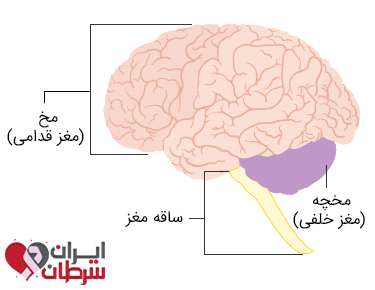
مدولوبلاستوم دومین تومور شایع مغزی در کودکان و شایعترین تومور مغزی بدخیم (درجه بالا) در آنها است. مدولوبلاستوماها شایعترین تومورهای بدخیم مغزی اولیه در کودکان هستند. آنها مسئول حدود 20 تا 40 درصد از کل تومورهای مغزی در کودکان هستند. به ندرت در بزرگسالی نیز رخ میدهد، اما در اینجا تنها کمتر از 1 درصد از کل تومورهای مغزی را تشکیل میدهند. درمان استاندارد شامل یک عمل جراحی همراه با پرتودرمانی و شیمی درمانی است که به صورت جداگانه برای بیمار تعیین میشود. تومورهای مدولوبلاستوم در خلف مغز در مخچه شروع میشوند.
این تومور به احتمال زیاد به سرعت رشد میکند و میتواند به دیگر نواحی مغز و نخاع نیز پخش شوند. ۳۳ الی ۳۵ کودک از هر ۱۰۰ کودک (۳۳ تا ۳۵ درصد) مبتلا به مدولوبلاستومی هستند که در هنگام تشخیص اولیه نیز به دیگر نواحی پخش شده است. تا همین اواخر پزشکان مدولوبلاستوم را در گروه PNET قرار میدادند. PNET مخفف عبارت تومور نوروراکتودرمال ابتدایی است.
امروزه تحقیقات ثابت کردهاند که سلولهای مدولوبلاستوم با سلولهای تومورهای PNET تفاوت دارند. بنابراین، پزشکان امروزه این تومورها را به عنوان تومور رویانی تلقی میکنند. مدولوبلاستوما معمولا در کودکان ۳ تا ۴ ساله و ۸ تا ۱۰ ساله تشخیص داده میشود. شیوع این تومور در پسران کمی بیشتر از دختران است.
عوامل خطر و علل ایجاد مدولوبلاستوما
نگرانی و پرسش اکثر مردم این است که چه چیزی باعث ابتلای فرزندشان به سرطان شده است. نمیدانیم علت ایجاد سرطانهایی مانند مدولوبلاستوما در کودکان چیست و چگونه میتوان از بروز این سرطانها پیشگیری کرد. میدانیم که برخی از سندرمهای سرطان خانوادگی ارثی میتوانند خطر ابتلا به مدولوبلاستوم را افزایش دهند. اما این نکته را به یاد داشته باشید که تمامی کودکان مبتلا به این سندرمها لزوما به مدولوبلاستوم مبتلا نمیشود. حدود ۵ مورد از هر ۱۰۰ مورد مدولوبلاستوم (حدود ۵ درصد) به این موارد مرتبط هستند:
- پولیپوز آدنوماتوز خانوادگی (FAP) – که گاهی به آن سندرم «تورکوت» یا «تورکو» نیز گفته میشود
- سندرم کارسینوم سلول بازال شبه خال (NBCCS) – که به آن «سندرم گورلین» نیز گفته میشود
علائم و نشانهها
امکان دارد کودک از چند هفته یا چند ماه قبل از تشخیص مدولوبلاستوم علائمی را بروز دهد. بسیاری از علائم تومور عمومی و غیراختصاصی هستند. برخی از علائم نیز مشابه علائم بیماریهای خفیفتر کودکان هستند. این علائم عبارتند از:
- سردرد صبحگاهی
- تهوع یا استفراغ (استفراغ اغلب باعث بهبود سردرد میشود)
- دید دوتایی
- نشستن یا ایستادن بدون کمک دیگران برای کودک دشوار میشود. (امکان دارد کودک اغلب به پشت بیافتد)
- افزایش بدخلقی یا زودرنجی کودک در این صورت آرام کردن کودک بیش از حد معمول طول میکشد
- کاهش اشتها
یکی از علائمی که گاها در چکاپهای معمول نوزادان مشاهده میشود افزایش دور سر است. حتی امکان دارد ناحیه نرم بالای جمجمه (فونتانل) نوزاد متورم شود. اگر بابت اینکه کودکتان علائم تومور مغزی دارد نگران هستید، او را برای بررسی علائم نزد پزشک عمومی ببرید.
آزمایشهای مدولوبلاستوم
اولین آزمایشهایی که ممکن است روی کودک انجام شوند عبارتند از:
- سیتی اسکن
- MRI
همچنین امکان دارد کشیدن آب نخاع (LP) روی کودک انجام شود. این آزمایش به منظور بررسی سلولهای سرطانی موجود در مایع احاطهکننده مغز و نخاع انجام میشود. به مایع اطراف مغز و نخاع، مایع مغزی نخاعی (CSF) گفته میشود. پزشک متخصص به منظور بررسی مایع مغزی نخاعی از آن نمونهبرداری میکند. کودک برای انجام برخی از انواع آزمایشها مانند کشیدن آب نخاع به آرامبخش یا بیهوشی عمومی نیاز خواهد داشت. این کار کمک میکند که کودک آرام بگیرد.

تشخیص قطعی ابتلا به مدولوبلاستوم
حتی اگر از قبل به شما گفته باشند احتمال ابتلا به تومور مغزی وجود دارد، باز هم تایید تومور از جانب پزشک همچنان میتواند شوکهکننده باشد.
انواع مدولوبلاستوما
محققان در حال انجام تحقیقات بیشتر روی مدولوبلاستوما هستند. در حال حاضر مدولوبلاستوماها را با توجه به شکل سلولها زیر میکروسکوپ گروهبندی میکنند. پزشکان برای بررسی نوع تومور به نمونهای از آن نیاز دارند. یعنی نمیتوانند بلافاصله در مورد نوع تومور یا گروه آن اطلاعاتی ارائه دهند.
۴ گروه مدولوبلاستوم وجود دارد:
- مدولوبلاستوم کلاسیک – حدود ۸ نفر از هر ۱۰ کودک (حدود ۸۰ درصد) مبتلا به «مدولوبلاستوم کلاسیک» هستند
- مدولوبلاستوم آناپلاستیک یا سلول بزرگ
- مدولوبلاستوما ندولار یا دِسموپِلاستیک – این نوع مدولوبلاستوم در در نوزادان شایعتر است
- مدولوبلاستوم با ندولاریتی گسترده (MBEN)
با پزشک کودکتان در مورد نوع مدولوبلاستوم و تاثیر آن روی برنامه درمانی صحبت کنید.
درون سلولها
دانشمندان با استفاده از تکنیکهای جدید میتوانند ژنها و پروتئینهای درون سلولهای مدولوبلاستوم را نیز بررسی کنند. یعنی اکنون میتوانیم مدولوبلاستومها را به ۴ زیرگروه تقسیم کنیم که عبارتند از:
- زیرگروه ۱ – مدولوبلاستوم وینْگْلِس (WNT)
- زیرگروه ۲ – مدولوبلاستوم سونیک هِجْهاگ (SHH)
- زیرگروه ۳ – مدولوبلاستوم گروه ۳
- زیرگروه ۴ – مدولوبلاستوم گروه ۴
محققان به انجام تحقیقات بیشتر درباره تفاوتهای این مدولوبلاستوماها علاقهمند هستند و امیدوارند که در آینده بتوانند درمانهایی هدفمند روی این تغییرات ژنی انجام دهند.
درمان مدولوبلاستوم
درمانهای اصلی مدولوبلاستوم عبارتند از:
- جراحي
- پرتو درمانی
- شیمیدرمانی
هر کودک برنامه درمانی خاص خودش را دارد. جراحی معمولا اولین درمانی است که روی کودک انجام میشود. در موارد کمتری، ممکن است کودک شما ابتدا تحت شیمیدرمانی قرار گیرد تا قبل از جراحی تومور کوچکتر شود. تیم مراقبت از کودک در مورد بهترین گزینههای موجود برای درمان کودک تصمیمگیری میکند. هم شما و هم فرزندتان در تصمیمگیری نهایی در مورد شیوه درمان و مراقبت نقش خواهید داشت.
جراحی
معمولا جراحی اولین درمانی است که کودک دریافت میکند. با جراحی هر چقدر از تومور را که ممکن باشد برمیدارند. جراح در حین جراحی کمی از تومور را برمیدارد تا آن را زیر میکروسکوپ بررسی کند و بفهمد که این مدولوبلاستوم از چه نوعی است. شنیدن اینکه کودکتان به جراحی مغز احتیاج دارد بسیار ترسناک است. جراح مغز و اعصاب اطفال این عمل را انجام میدهد. این جراحان تخصص و مهارت بسیاری در مراقبت از کودکان مبتلا به تومور مغزی دارند.
سندرم حفره خلفی مغز
۲۵ الی ۳۰ نفر از هر ۱۰۰ کودکی که تحت جراحی در بخش خلفی مغز قرار میگیرند (۲۵ تا ۳۰ درصد) علائم خاصی نشان میدهند. به این علائم سندرم حفره خلفی مغز گفته میشود. این علائم ممکن است بسیار خفیف یا شدید باشند. این علائم شامل ایجاد اختلال در تکلم، بلع یا راه رفتن فرد است. سندرم حفره خلفی میتواند در هر زمانی از یک روز تا یک هفته پس از جراحی بروز کند. این علائم معمولا طی چند هفته یا چند ماه به تدریج بهبود مییابند. اما امکان دارد این علائم در بعضی از افراد کاملا از بین نروند. یک سری تحقیقات در حال تلاش برای یافتن علت ایجاد سندرم حفره خلفی هستند.
تصمیمگیری در خصوص شیوه درمان (پس از جراحی)
درمانی که کودک بعد از جراحی دریافت میکند به عوامل مختلفی بستگی دارد که عبارتند از:
- ظاهر سلولها زیر میکروسکوپ – نوع مدولوبلاستوم
- پخش شدن یا نشدن مدولوبلاستوم
- سن کودک
کودک بر اساس این عوامل وارد یکی از دو گروه درمانی میشود. این گروههای درمانی نیز بر اساس احتمال عود (بازگشت مجدد) مدولوبلاستوم پس از درمان تنظیم شدهاند. این گروهها عبارتند از:
- High risk (پر ریسک)
- Standard risk (ریسک استاندارد)
High risk
اگر کودک دارای هر یک از مشخصات زیر باشد در گروه High risk قرار میگیرد:
- زیر ۳ سال باشد
- مبتلا به مدولوبلاستومی باشد که پخش شده است
- جراح قادر به برداشت کل تومور آنها نبوده و اندازه تومور باقیمانده بیش از ۱.۵ سانتیمتر باشد
- مبتلا به مدولوبلاستوم سلول بزرگ یا آناپلاستیک باشد
- تغییرات ژنی خاصی داشته باشد
Standard risk
تمامی کودکانی که در این گروه جای میگیرند ۳ یا بالای ۳ سال سن دارند. جراح توانسته کل تومور آنها را بردارد، یا اینکه فقط مقدار بسیار اندکی از تومور باقی مانده است و مدولوبلاستوم آنها پخش نشده است.
درمان کودکان زیر ۳ سال
تمامی بیماران زیر ۳ سال در گروه High risk (پرخطر) قرار میگیرند. اگر کودک کمتر از ۳ سال سن داشته باشد، متخصص معمولا از انجام پرتو درمانی روی کل مغز و نخاع اجتناب میکند. این عمل به منظور کاهش خطر بروز عوارض جانبی طولانی مدتی است که در کودکان زیر ۳ سال شایعتر هستند.
شیمیدرمانی
شیمیدرمانی به معنای استفاده از داروهای ضد سرطان برای نابود کردن سلولهای سرطانی است.
ممکن است متخصص، شیمیدرمانی را به جای پرتو درمانی کل مغز و نخاع برای کودک تجویز کند. هدف از این کار کنترل تومور تا وقتی است که پرتو درمانی آسیب کمتری به دنبال داشته باشد و بتوانیم کودک را تحت پرتو درمانی قرار دهیم.
مدولوبلاستوم در کودکان خردسال معمولا از نوع دسموپلاستیک است. این تومورها نسبت به درمان بسیار حساس هستند و اغلب فقط با شیمیدرمانی تنها هم علاج میشوند (کاملا خوب میشوند). کودک با استفاده از تعدادی داروی مختلف تحت شیمیدرمانی با دوز بالا قرار میگیرد. این داروها از طریق سرم وارد جریان خون کودک میشوند. همچنین ممکن است داروهای شیمیدرمانی مستقیما وارد مایع اطراف نخاع کودک شوند (شیمیدرمانی داخل نخاعی). داروهایی که ممکن است کودک دریافت کند عبارتند از:
- سیس پلاتین
- سیکلوفسفامید
- وینکریستین
- اتوپوزاید
- متوترکسات
- پروکاربازین
پرتو درمانی
ممکن است فقط ناحیه حاوی تومور در کودک تحت پرتو درمانی قرار گیرد. و به این ترتیب میتوان پرتو درمانی کل مغز و نخاع را تا بزرگتر شدن کودک به تاخیر انداخت. یا ممکن است به طور کلی از این کار اجتناب شود.
درمان کودکان ۳ سال و بیشتر
اگر کودک بیش از ۳ سال سن داشته باشد، برنامه درمانی دقیق او به گروه خطری که در آن قرار میگیرد بستگی دارد.
به طور کلی کودکان بالای ۳ سال تحت این درمانها قرار میگیرند:
- شیمی درمانی
- پرتو درمانی به مغز و نخاع
برخی کودکان ۳ تا ۶ ساله فقط تحت شیمیدرمانی قرار میگیرند و پرتو درمانی دریافت نمیکنند. اگر این گزینه برای کودک شما مطرح باشد، پزشک متخصص خطرات و مزایای این روش درمانی را برای شما شرح خواهد داد.
شیمیدرمانی
شیمیدرمانی به معنی استفاده از داروهای ضد سرطان برای نابود کردن سلولهای سرطانی است. ممکن است کودک در حین پرتو درمانی یا بعد از آن تحت شیمیدرمانی قرار گیرد.
داروهای شیمیدرمانی که ممکن است کودک دریافت کند عبارتند از:
- سیس پلاتین
- لوموستین (lomustine)
- وینکریستین
- سیکلوفسفامید
- کاربوپلاتین
پرتو درمانی
پرتو درمانی خارجی سلولهای سرطانی را از بین میبرد. این کار با استفاده از اشعهای انجام میشود که از دستگاهی خارج شده و سرطان را هدف میگیرد. دستگاههای پرتو درمانی بسیار بزرگ هستند. این دستگاه طی درمان دور کودک میچرخد. اما هیچ وقت به کودک تماس یا برخوردی نخواهند داشت. کودک باید هنگام انجام پرتودرمانی بیحرکت بماند. این امر بدان معناست که برخی کودکان خردسال برای انجام پرتودرمانی به بیهوشی عمومی نیاز دارند تا بیحرک و آرام بمانند. هر نوبت (جلسه) پرتو درمانی سریع و بدون درد است.
پرتو درمانی معمولا حدود ۴ تا ۶ هفته پس از جراحی شروع میشود. و ممکن است کودک به مدت ۷ هفته تحت پرتو درمانی باشد. ممکن است پرتو درمانی برایتان اضطرابآور باشد، بنابراین تیم متخصص مسیر پیش رو را برای شما توضیح میدهد. سوالات خود را از آنها بپرسید.

درمان مدولوبلاستومی که طی درمان از بین نرفته است یا عود کرده است
درمان مدولوبلاستومی که با درمانهای انجام شده از بین نرفته است یا مدولوبلاستومی که پس از درمان دوباره برگشته است به مراتب دشوارتر است. درمان این نوع مدولوبلاستومها عبارتست از:
- جراحي
- پرتو درمانی
- شیمی درمانی – معمولا قرصها یا مایعاتی که از راه دهان به بیمار داده میشوند.
- یک داروی ضد سرطان هدفمند
پزشک متخصص در مورد گزینههای درمانی موجود با شما صحبت خواهد کرد. وی نظرات شما را نیز برای هرگونه تصمیمگیری درباره درمان و مراقبت کودک در نظر خواهد گرفت. سوالات خود را از او بپرسید.
اثرات جانبی درمان مدولوبلاستوم
عوارض جانبی ناشی از درمان برای هر کودک متفاوت است. برخی از عوارض جانبی شیمیدرمانی و پرتو درمانی در طول درمان بروز میکنند و پس از پایان درمان نیز از بین میروند. سایر عوارض جانبی تحت عنوان «عوارض دیررس» یا «عوارض طولانی مدت» نیز ماهها یا سالها پس از درمان بروز میکنند. این نوع عوارض ممکن است خفیف یا چالشانگیز باشند. همه کودکان دچار این عوارض طولانی مدت چالشانگیز نمیشوند. پس از پایان درمان تیمی از متخصصان مرتبا کودک را تحت مراقبت قرار میدهند تا در صورت بروز عوارض بلند مدت به او کمک کنند.
عوارض جانبی احتمالی ناشی از درمان ممکن است منجر به بروز مشکلاتی در مدرسه یا مراحل رشد کودک شود. محل قرارگیری تومور در بسیاری از کودکان باعث ایجاد مشکلات هورمونی میشود. ممکن است کودک پس از درمان دچار یک سری ناتوانیهای جسمی یا تشنج شود.




