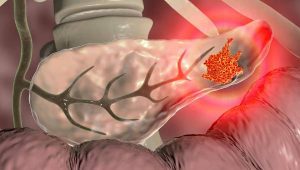
سرطان لوزالمعده بیماری است که در آن سلولهای سالم در لوزالمعده به درستی کار نمیکنند و خارج از کنترل رشد میکنند. این سلولهای سرطانی میتوانند تجمع کرده و تودهای به نام تومور را تشکیل دهند. تومور سرطانی بدخیم است، به این معنی که میتواند رشد کند و به سایر قسمتهای بدن گسترش یابد. با رشد، تومور لوزالمعده میتواند بر عملکرد لوزالمعده تأثیر بگذارد، اندامها و رگهای خونی مجاور را بزرگ کرده و در معرض خطر قرار دهد و در نهایت از طریق فرآیندی به نام متاستاز به سایر قسمتهای بدن سرایت کند. در ادامه درباره انواع سرطان لوزالمعده صحبت خواهیم کرد.
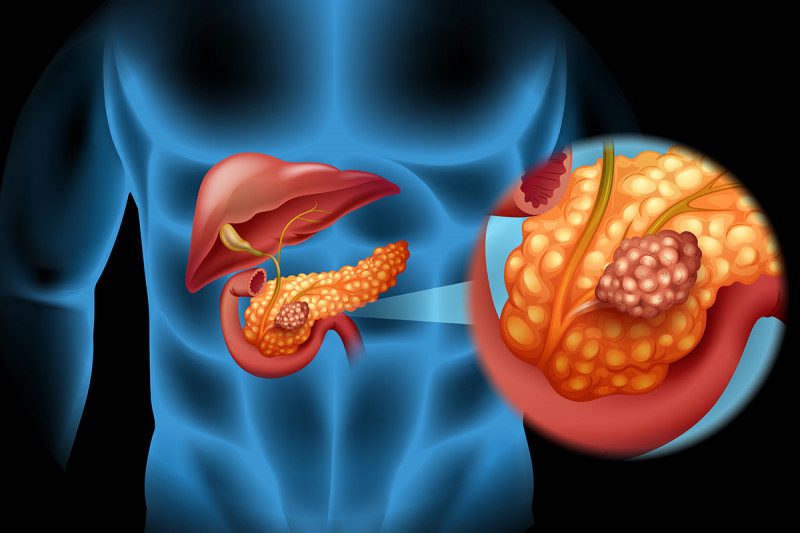
آناتومی لوزالمعده
لوزالمعده غدهای گلابی شکل است که در شکم، بین معده و ستون فقرات قرار دارد. از 2 جزء اصلی تشکیل شده است:
جزء برون ریز
جزء برون ریز از مجاری و کیسههای کوچکی در انتهای مجاری تشکیل شده است. این قسمت از لوزالمعده پروتئینهای خاصی به نام آنزیم تولید میکند که به روده کوچک میرسد و به بدن در هضم و تجزیه غذا به ویژه چربی کمک میکند.
جزء غدد درون ریز
این جزء از سلولهای گروه بندی شده در مکانهای مختلف در این قسمت از لوزالمعده تشکیل شده است که به جزایر لانگرهانس معروف هستند. این سلولها هورمونهای خاصی تولید میکنند که مهمترین آنها انسولین است. انسولین مادهای است که به کنترل میزان قند خون کمک میکند. این بخش از لوزالمعده هورمونهای دیگری مانند گلوکاگون، سوماتوستاتین، پلی پپتید لوزالمعده (PP) و پپتید وازواکتیو روده ای (VIP) را نیز تولید میکند. هر کدام از این هورمونها نقش مهمی در تنظیم متابولیسم در بدن دارند.
انواع سرطان لوزوالمعده
انواع مختلفی از سرطان لوزالمعده وجود دارد، بسته به اینکه سرطان از بخش برون ریز یا غدد درون ریز شروع شده باشد. به ندرت، سایر انواع سرطانها مانند لنفوم و سارکوم میتوانند در لوزالمعده ایجاد شوند. تومورهای برون ریز شایعترین نوع سرطان لوزالمعده هستند. آدنوکارسینوم شایعترین نوع تومور برون ریز است. این تومورها معمولاً در مجاری لوزالمعده شروع به رشد میکنند و آدنوکارسینوم مجرای نامیده میشوند.
برخی از انواع بسیار نادر تومورهای برون ریز لوزالمعده عبارتند از: کارسینوم سلول آسینار، کارسینوم آدنوسکواموس، کارسینوم کلوئیدی، تومور سلول غول پیکر، کارسینوم کبدی، نئوپلاسم کیستیک موسینوس، پانکراتوبلاستوما، سیستادنوما سروزی، کارسینوم سلول حلقهای علامت دار، کارسینوم سلول حلقه کاذب و تومور سلولی جامد، تومور سلول. تومورهای غدد درون ریز آنها همچنین تومورهای عصبی غدد پانکراس (PNETs) نامیده میشوند. آنها کمتر از تومورهای برون ریز شایع هستند و حدود 7٪ از کل موارد سرطان پانکراس را تشکیل میدهند.
عوامل خطر سرطان لوزالمعده چیست؟
از جمله عواملی که میتواند خطر ابتلا به سرطان پانکراس یا لوزالمعده را افزایش دهد عبارتند از:
- سن، پس از 60 سالگی احتمال ابتلا به سرطان لوزالمعده افزایش مییابد.
- اضافه وزن و چاقی، کاهش فعالیت بدنی، مصرف زیاد چربیهای اشباع شده و رژیم غذایی کم سبزیجات و میوههای تازه
- پانکراتیت، یعنی التهاب مزمن لوزالمعده ، به ویژه انواع پانکراتیت مزمن ارثی.
- دیابت
- دود سیگار؛ سیگاریها 2 تا 3 برابر بیشتر از غیر سیگاریها در معرض خطر هستند، خطری که در رابطه با ترک سیگار کاهش مییابد.
- وجود موارد سرطان لوزالمعده در خانواده

علائم سرطان لوزالمعده چیست؟
در مراحل اولیه، سرطان لوزالمعده اغلب بدون علامت است. هنگامی که علائم ظاهر میشوند، در بیشتر موارد با محل سلولهای بدخیم در لوزالمعده و ارتباط آن با اندامهای اطراف مرتبط هستند. یکی از علائم اولیه سرطان لوزالمعده، شروع ناگهانی دیابت است، به ویژه در صورت عدم آشنایی با این بیماری، در حالی که یکی از علائمی که سرطان لوزالمعده با آن ظاهر میشود، زردی است، یعنی رنگ زرد پوست و چشمها که زمانی رخ میدهد. زردی معمولاً با ادرار تیره رنگ و مدفوع روشن همراه است. هنگامی که توده تومور لوزالمعده اعصاب اطراف را فشرده میکند، درد ظاهر میشود. از طرف دیگر، اگر سرطان لوزالمعده، معده را فشرده یا تحریک کند، علائم میتواند حالت تهوع، بی اشتهایی، کاهش وزن باشد.
آیا سرطان لوزالمعده قابل پیشگیری است؟
از آنجایی که عوامل خطر خاصی هنوز برای این بیماری تعریف نشدهاند و با توجه به اینکه علت این تومور هنوز ناشناخته است، برای پیشگیری از این سرطان بهتر است موارد زیر را رعایت کنید.
- پرهیز از سیگار
- یک رژیم غذایی سالم و متعادل (غنی از سبزیجات تازه)
- فعالیت بدنی منظم
سرطان لوزالمعده چگونه تشخیص داده میشود؟
تشخیص سرطان لوزالمعده با فناوریهای تشخیص رادیویی پیشرفتهای انجام میشود. به لطف این فناوریها، متخصصان میتوانند به کاملترین، دقیقترین و سریعترین روش ممکن وجود احتمالی سرطان لوزالمعده را ارزیابی کنند. چندین آزمایش ابزاری و تصویربرداری برای تشخیص سرطان لوزالمعده وجود دارد که عبارتند از:
اکوتوموگرافی
اکوتوموگرافی اغلب اولین بررسی تصویربرداری از شکم است که در آنجا انجام میشود. این تویربرداری زمانی پیشنهاد می شود که بیمار علائم را گزارش کند، حتی اگر غیر اختصاصی باشد. هنگامی که پزشک مشکوک به سرطان لوزالمعده شود، حتی در معاینات سونوگرافی که به دلایل دیگر انجام میشود، بررسی تشخیصی با سی تی اسکن ضروری است.
توموگرافی کامپیوتری (CT)
CT موثرترین بررسی هم برای تشخیص و هم برای مرحله بندی این تومور است و در صورت امکان تمام اطلاعات آناتومیکی لازم برای برنامه ریزی مداخله را در اختیار جراح قرار میدهد. به لطف آخرین نسل تجهیزات سی تی چند لایه، میتوان اسکنهای بسیار دقیقی از لوزالمعده ، اندامهای مجاور و ساختارهای عروقی دریافت کرد، این اسکنها را روی رایانه پردازش کرد و تصاویر را مطابق با تمام سطوح فضایی و حتی سه بعدی به دست آورد.
تصویربرداری رزونانس مغناطیسی (MRI) و کلانژیو رزونانس
در صورت وجود زردی، مطالعه مجاری صفراوی با MR- کولانژیوپانکراتوگرافی (MRCP) در توالیهای اختصاصی MRI امکان تشخیص علت و محل دقیق انسداد آنها را فراهم میکند.
سونوگرافی آندوسکوپی (EUS)
در این روش یک کاوشگر کوچک اولتراسوند از طریق یک آندوسکوپ (گاسترو-دئودنوسکوپ) به معده و دوازدهه وارد میشود، که اجازه میدهد تا تصاویر بسیار دقیقی از لوزالمعده به دست آید.
ERCP
ERCP که به آن کلانژیوپانکراتوگرافی رتروگراد آندوسکوپی نیز گفته میشود، معمولاً زمانی استفاده میشود که رزونانس کلانژیو اجازه تشخیص علت زردی انسدادی را نداده باشد. از طریق آندوسکوپ (گاسترو-دئودنوسکوپ) یک ماده حاجب به مجرای صفراوی مشترک یا مجرای لوزالمعده تزریق میشود تا بتوان محل انسداد صفراوی ناشی از تومور را تجسم کرد، اما میتوان استنت یا درناژ صفراوی را نیز وارد کرد. به منظور خروج بهتر صفرا از مانع.
توموگرافی انتشار پوزیترون (PET)
یک آزمایش پزشکی هستهای است که میتواند به تکمیل فرآیند تشخیصی آدنوکارسینوم لوزالمعده کمک کند، که قبلاً با سایر روشهای تصویربرداری تشخیصی شناسایی شده است. زمانی پیشنهاد میشود که بیمار علائم را گزارش کند، حتی اگر غیر اختصاصی باشد. هنگامی که مشکوک به سرطان لوزالمعده مطرح شد، حتی در معاینات سونوگرافی که به دلایل دیگر انجام میشود، بررسی تشخیصی با سی تی اسکن ضروری است.

راههای درمان سرطان لوزالمعده چیست؟
درمان آدنوکارسینوم لوزالمعده بستگی به این دارد که آیا متاستاز داده است یا نه و بنابراین به اندامها، اعصاب و رگهای خونی مجاور سرایت کرده است. گسترش سریع سرطان لوزالمعده و تهاجمی بودن آن به بافتهای مجاور، همراه با مقاوم بودن آن به شیمی درمانی استاندارد و تمایل آن به عود، آن را به یکی از سختترین و چالش برانگیزترین سرطانها برای درمان تبدیل کرده است. مناسبترین گزینههای درمانی، از جمله جراحی، شیمیدرمانی، رادیوتراپی و مراقبتهای تسکینی، بسته به محل و وسعت سرطان، سن بیمار، سلامت عمومی متفاوت است.
عمل جراحی
جراحی برداشتن لوزالمعده موثرترین گزینه درمانی در مواردی است که امکان برداشتن تومور وجود دارد، یعنی زمانی که متاستازهای دوردست به حفره شکمی، کبد یا ریهها داده نشده است یا زمانی که به رگهای خونی اصلی مجاور گسترش نیافته است. شواهد علمی نشان میدهد که بهترین شانس موفقیت این نوع جراحی در مراکزی است که تعداد زیادی از بیماران را درمان میکنند. متأسفانه در حال حاضر تنها حدود 20 درصد از بیماران کاندید برداشتن تومور با جراحی (رزکسیون) هستند.
شیمی درمانی
شیمی درمانی در مراحل مختلف بیماری اندیکاسیون (کاربرد) دارد. رایجترین داروهای مورد استفاده جمسیتابین، به تنهایی یا در ترکیب با ناب پاکلیتاکسل، مشتقات فلوئورو، ایرینوتکان و مشتقات پلاتین است. در اشکال غیر قابل درمان با جراحی، اما غیر متاستاتیک، شیمی درمانی برای کاهش اندازه تومور با هدف قابل عمل کردن آن انجام می شود، در حالی که در بیمارانی که قبلاً کاندید عمل جراحی هستند، گاهی اوقات درمان شیمی درمانی قبل از عمل برای از بین بردن سلولهای تومور انجام میشود. که ممکن است به خارج از لوزالمعده گسترش یافته باشد. پس از جراحی، شیمی درمانی که در برخی موارد همراه با رادیوتراپی انجام میشود، با هدف کاهش خطر عود سرطان لوزالمعده انجام میشود.
رادیوتراپی
در مواردی که به دلیل گستردگی بیماری در زمان تشخیص، بیمار کاندید عمل جراحی نباشد، میتوان رادیوتراپی را به صورت همراه یا غیر همراه با شیمی درمانی انجام داد تا از وسعت موضعی بیماری تا حد زیادی کاسته شود.